ピロリ菌は胃の粘膜にすみつき、慢性的な炎症を引き起こす細菌です。長年の感染によって胃の粘膜が傷つき、やがて萎縮性胃炎や胃がんへとつながる可能性があることが、統計的にも明らかになっています。そのため、ピロリ菌に感染している場合には「除菌治療」がひとつの選択肢として勧められています。
しかし、「除菌しない方がいいらしい」「薬で除菌すると胃酸が増えて逆流性食道炎になるかもしれない」といった声を耳にすると、「本当に除菌すべきなのだろうか?」と迷ってしまうかもしれません。
そこで本記事では、ピロリ菌に感染するとどんなリスクがあるのかを解説するとともに、ピロリ菌がいない人の割合や、感染と胃がん発生率の関係についても紹介します。また、「ピロリ菌は除菌しない方がいい」と言われる理由についても解説します。ピロリ菌とどう向き合い、除菌すべきかどうかを判断するためのヒントを、ぜひ本記事で見つけてください。
目次

ピロリ菌は、ヘリコバクター・ピロリと呼ばれる胃の粘膜に生息するらせん状の細菌です。
感染していても多くの場合は自覚症状がほとんどありません。しかしピロリ菌が長く胃に住み着くと、胃の中では慢性的な炎症が起こり、時間とともに胃粘膜に様々な変化(ダメージ)が生じてきます。
ピロリ菌による炎症が長年続くと、胃の粘膜に萎縮(いしゅく)という変化が起こりはじめます。これは胃酸を分泌する胃腺が徐々に減少して胃粘膜が薄く弱くなってしまう変化で、医学的に萎縮性胃炎と呼ばれる状態です。
萎縮性胃炎になると正常な胃のひだが失われ、内視鏡では粘膜下の血管が透けて見えるほど粘膜が薄くなります。さらに萎縮が進むと、胃の粘膜が腸の粘膜に置き換わる「腸上皮化生(ちょうじょうひかせい)」という現象も起こり、この「萎縮性胃炎」から「腸上皮化生」という経過の中で胃がんが発生すると考えられています。
つまりピロリ菌に感染して胃粘膜の萎縮が進むと、将来的に胃がんが発生するリスクが高まってしまうのです。実際、統計的にも萎縮性胃炎が進行するにつれて胃がんの発生率が上昇することがわかっています。
そのため現在では、ピロリ菌に感染している慢性胃炎の患者さんに対して胃がん予防目的での除菌治療が保険適用となっています。
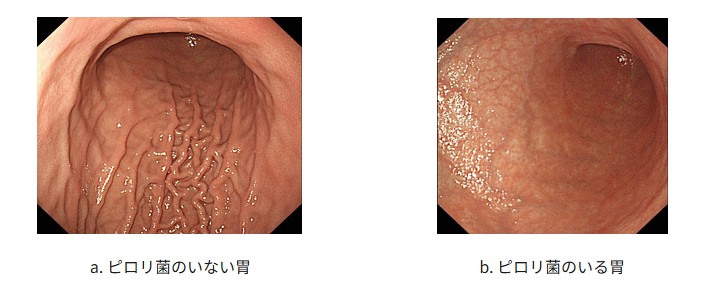
出典:一般社団法人 日本消化器内視鏡学会|ピロリ菌感染は内視鏡検査でわかりますか?
このようにピロリ菌自体は症状がなくとも、放置すると胃の環境を悪化させ、様々な病気(胃の病変)を引き起こす原因となる点が問題です。ピロリ菌感染が関与する主な病気として、以下の3つが挙げられます。
ピロリ菌に感染すると胃の粘膜に慢性的な炎症が起こり、これを慢性胃炎(ヘリコバクター・ピロリ感染胃炎)と呼びます。慢性胃炎の多くは自覚症状がなく、本人が気づかないうちに炎症が続いていることが特徴です。
しかし炎症が長期間続くと粘膜のダメージが蓄積し、胃酸や消化液を分泌する組織が次第に減少して粘膜が薄く萎縮していきます。この状態が萎縮性胃炎で、粘膜の弾力が失われ硬く平坦になるため胃のひだも消失します(血管が透けて見えるようになります)。
萎縮性胃炎になると胃酸の分泌量が低下し、食べ物を十分に消化できなくなるため、胃もたれや消化不良、食欲不振といった症状が現れることもあります。萎縮性胃炎自体は良性の病変ですが、後述するようにこの状態が続くと胃がんのリスクが高まることが知られています。
ピロリ菌は胃潰瘍や十二指腸潰瘍の大きな原因の一つです。ピロリ菌が分泌するウレアーゼという酵素の働きによって胃酸が中和されると、胃の防御機能が乱れて粘膜が傷つきやすくなり、組織に深い傷(潰瘍)が生じてしまいます。実際に、日本人では十二指腸潰瘍患者の約90%、胃潰瘍患者の70〜80%にピロリ菌感染が認められており、ピロリ菌が潰瘍の主要な原因です。
潰瘍ができると、みぞおちの痛みや吐き気、食欲不振などの症状が現れることがあります。症状が強い場合には胃酸過多による胸やけや、潰瘍部分からの出血(黒い便が出る)などが見られることもあります。
また、ピロリ菌感染が原因の胃・十二指腸潰瘍は再発しやすいです。しかし、ピロリ菌の除菌治療を行うと再発率が大幅に低下することが知られています。
ピロリ菌は胃がんの発生に深く関与しており、胃がんの最大の原因であるとも言われます。ピロリ菌感染による慢性的な胃炎が続くと、前述のように萎縮性胃炎や腸上皮化生など粘膜の組織変化を経て細胞ががん化しやすくなるのが特徴です。
日本人を対象とした研究でも、ピロリ菌に感染していない人からは胃がん患者がほとんど出なかった一方で、感染者では年数が経つにつれて有意に胃がん発生率が上昇しています。こうしたことからピロリ菌感染は胃がんの最大の危険因子と位置付けられており、ピロリ菌陽性の胃炎に対して除菌治療を行うことで将来的な胃がんリスクを下げることが期待されています。

日本ではこのピロリ菌への感染率は世代によって大きく異なります。
厚生労働省の資料によれば、若い世代(10~20代)の感染率は約10%と低い一方で、50代以上では約40%、60代以上になると約60%に急増します。つまり60代を過ぎるとピロリ菌に感染していない人は半数にも満たないという状況です。(厚生労働省|ヘリコバクター・ピロリ除菌の保険適用による胃がん減少効果の検証について)
一方、10~20代では感染者が1割程度しかおらず、裏を返せば若い世代の約9割はピロリ菌を持っていないことになります。また、日本だけでなく世界的に見てもピロリ菌は非常にありふれた存在で、全世界でおよそ2人に1人がピロリ菌に感染していると推定されています。
このように日本でも世界でもピロリ菌は珍しくありません。若年層ほど感染者が少ないのは、幼少期の衛生環境(上下水道の整備状況など)の違いが大きな原因と考えられています。現代の日本では衛生環境の改善により子どもの頃にピロリ菌に感染するリスクが減ったため、若い世代の感染率が低く抑えられているのです。
ピロリ菌に感染しているかいないかは、将来の胃がん発生リスクに深く関わっています。統計データによると、ピロリ菌に感染している人は、感染していない人に比べて胃がんになる確率が格段に高いです。
具体的には、ピロリ菌陽性者では約10年間で3%前後の人が胃がんを発症するのに対し、陰性者ではその割合はほぼ0%と報告されています。さらに、これまでの様々な研究から日本人の胃がん患者の約99%はピロリ菌感染が関連していることも明らかになっています。裏を返せば、ピロリ菌に感染していなければ胃がんになるリスクは非常に低いということです。
このような事実から、日本では胃がん予防の観点からもピロリ菌感染の有無を調べ、感染していれば除菌治療を行うことが重要視されています。
ピロリ菌の除菌治療については、一部で「除菌しない方がいい」という声が聞かれることがあります。しかし結論から言えば、ピロリ菌をそのまま放置するリスクの方が遥かに大きいため、医療的には除菌することが強く推奨されます。
「除菌しない方がいい」と言われる背景には、除菌後の副作用や勘違いに基づくいくつかの理由からです。ここでは、主なポイントを3つ解説します。
ピロリ菌を除菌すると、一時的に胃酸過多による逆流性食道炎(胃酸の食道への逆流による胸やけなど)の症状が出るリスクが指摘されています。ピロリ菌に感染している間は胃の粘膜に萎縮性胃炎が起こっているため、胃酸の分泌は低下しますが、除菌によって胃酸分泌が正常に回復することで一時的に胃酸過多となり、食道への酸の逆流が起こりやすくなるためと考えられています。
しかし、逆流性食道炎の症状が出ても治療が必要となるケースは少なく、除菌後に胸やけなどが起きた場合でも、症状は多くが一時的かつ軽微であり、時間の経過とともに治まることがほとんどです。
このように除菌後に若干の副作用リスクはあるものの、胃潰瘍・十二指腸潰瘍など他の疾患の原因にもなるため、トータルで見れば除菌しないリスクの方が大きくなります。
ピロリ菌を長年にわたり保有していた場合、胃の粘膜には萎縮性胃炎などの慢性的なダメージが蓄積しています。このように除菌前から胃粘膜の萎縮が進んでいた人ほど、除菌後も胃がん発症リスクが一定程度残ってしまうことがわかっています。
つまり、除菌が成功してピロリ菌がいなくなった時点で、すでに胃の中には内視鏡検査では発見できないような極めて小さな初期の胃がんが生じていた可能性もゼロではないのです。
したがって除菌後も油断は禁物で、完全にリスクがなくなるわけではない以上、引き続き年に一度程度の定期的な胃の検診を受けて経過のフォローが大切になります。早期発見・治療の体制を整えつつ、それでもリスクを大幅に低減できるメリットを考えれば、やはり除菌治療は受ける価値があると言えるでしょう。
ピロリ菌に感染していても、ほとんどの人は自覚症状がありません。慢性的に胃の粘膜に炎症が起きていても痛みなどを感じないケースが多く、感染に気づかないまま過ごしている人が大勢います。
そのため「症状がないなら放っておいても大丈夫では?」と考えてしまう人もいるようです。しかしこれは非常に危険な誤解です。症状がなくても胃の中では慢性胃炎(萎縮性胃炎など)が静かに進行しており、放置すれば将来的に胃・十二指腸潰瘍や胃がんを発症するリスクを高めてしまいます。
ピロリ菌に感染しているかどうかは、検査を受けなければ本人には分かりません。症状がないからといって「自分にピロリ菌はいないだろう」と決めつけることはできないのです。将来の重篤な病気を予防するためには、たとえ胃の不調がなくても一度はピロリ菌検査を受けてみることが重要です。
もし陽性(感染あり)と判明した場合は、早めに医師と相談のうえ除菌治療を受けるようにしましょう。無症状のうちに対処しておけば、胃潰瘍や胃がんになるリスクを大きく減らすことができ、将来的な安心につながります。
ピロリ菌を除菌する方法として、日本では一般的に「薬物療法」が行われています。これは、複数の薬を短期間併用することで、体内のピロリ菌をできるだけ効率的に死滅させる治療法です。
除菌治療の成果は高く、一次除菌(初回治療)と二次除菌(再挑戦)を合わせることで、全体の90%以上の方がピロリ菌の除菌に成功すると言われています。以下で詳しく解説します。
薬物によるピロリ菌の除菌治療には、まず「一次除菌療法」(初回の治療)を行います。ここで除菌できなかった場合は「二次除菌療法」に進みます。どちらも一定期間、胃酸分泌を抑える薬と2種類の抗菌薬を併用して服用するのが特徴です。
一次除菌療法では、次の3つの薬を1日2回、7日間服用します。
7日間という比較的短い期間とはいえ、きちんと服薬スケジュールを守ることが重要です。自己判断で途中でやめてしまうと除菌に失敗したり、耐性菌が出て次の治療が難しくなったりするリスクがあります。
一次除菌療法がうまくいかず、ピロリ菌が残ってしまった場合は「二次除菌療法」を行います。一次と同じく、1日2回、7日間の服薬ですが、次の3種類を併用する点が異なります。
二次除菌では、クラリスロマイシンをメトロニダゾールに切り替えることで耐性菌への対策を強化します。一次除菌で約70~80%の方が成功し、二次除菌まで含めると90%以上の除菌率に高まるとされています。
市販のヨーグルトに含まれる乳酸菌の中には、ピロリ菌の増殖を抑える働きがあると言われる菌株も存在します。
効果が報告されている乳酸菌株としては、例えば、ラクトバチルス・ガセリ(Lactobacillus gasseri) OLL2716(LG21株)が挙げられます。
このLG21株は実験でピロリ菌数を検出限界以下にまで減少させ、ピロリ菌抑制に最も優れた菌株であることが判明しました。その後の臨床試験でも、LG21を含むヨーグルトを継続摂取することでヒトの胃におけるピロリ菌数の低下が報告されています。
こうした乳酸菌を含むヨーグルトを日常的に取り入れることで、ピロリ菌の活動をある程度抑える助けになるかもしれません。とはいえ、ヨーグルトだけでピロリ菌を根絶することはできません。ピロリ菌の確実な除菌には医療機関での適切な治療(抗菌薬を用いた除菌療法)が不可欠であり、ヨーグルトはあくまでその補助として活用するのが望ましいでしょう。

ピロリ菌は、主に経口感染(口からの感染)によって広がります。
感染者の胃液や便に潜むピロリ菌が付着した食べ物を食べたり、汚染された水を飲んだりすると、胃の中に菌が入り込んでしまいます。主な感染対策は以下の3つです。
大人から子どもへの口移しによる食事は控えましょう。感染している親が噛み砕いた食べ物を乳児に与えたり、同じスプーンで食事をさせたりすると、唾液を通じてピロリ菌が伝播する可能性があります。
キス程度では感染しませんが、こうした密接な食べ物の共有は避けるべきです。乳幼児は胃酸が弱く免疫機能も未熟なため、ピロリ菌が定着しやすいとされています。
実際、ピロリ菌感染の多くは5歳までの幼児期に起こることがわかっており、この時期に感染を防ぐことが、その後の胃の健康維持に直結します。
消毒されていない水は飲まないようにしましょう。井戸水や湧き水など未消毒の水には、一見きれいでも目に見えない雑菌が含まれており、ピロリ菌もその一つです。
実際、かつて衛生環境が整っていなかった地域では井戸水を飲むことが主な感染源の一つとなっていました。発展途上国や一部の地方では、現在でも水を介したピロリ菌感染のリスクが指摘されています。
普段の生活では、水道水や浄水器を通した水など清潔な水を使用する習慣をつけてください。昔に比べ衛生環境は向上し、生水による感染報告は激減しましたが、井戸水などを利用する場合は油断せず必ず煮沸してから飲用・調理に使うことを徹底しましょう。
食材の十分な洗浄と加熱調理が基本です。新鮮な食品でも調理前によく洗い、必要に応じて殺菌しましょう。特に肉類や魚介類は中心部までしっかり加熱してから食べることが望ましいです。ピロリ菌を含む多くの菌は高温に弱いため、十分に火を通すことで感染力を失います。
また、生の肉や魚を扱った後は手指を石けんでよく洗浄し、まな板・包丁などの調理器具も他の食材に使い回さないようにしましょう。器具は使用後すみやかに洗剤できれいに洗い、必要に応じて熱湯消毒するなど衛生管理を徹底してください。このような対策により、ピロリ菌だけでなく他の食中毒菌の拡散も防げます。
胃がんの最大の原因はピロリ菌感染であり、実際に胃がん患者の約99%がピロリ菌に感染しているとの報告があります。ピロリ菌を除菌することで胃がんになるリスクは大幅に低減されます。
しかし残念ながら、除菌しても胃がんになる可能性が完全になくなるわけではありません。長年の感染で胃にダメージが蓄積していると、ピロリ菌がいなくなった後でもがんを発症するケースがあるためです。そのためピロリ菌を除菌した後も油断せず、定期的に胃の検診(胃カメラなど)を受けて早期発見に努めることが大切になります。
そこで近年注目されているのが、自宅で唾液を採取して複数のがんリスクを調べられる新しい検査キット「サリバチェッカー」です。これは慶應義塾大学先端生命科学研究所の研究成果に基づいて開発されたもので、唾液中に含まれる微量な代謝物を分析し、そのデータをAI(人工知能)で解析することで現在のがん罹患リスクを評価します。一度の検査で胃がんを含む複数種類のがんについてまとめてリスクスクリーニングできることも大きな特長です。
検査の流れも簡単です。専用キットを使った唾液の採取はわずか数分で完了し、あとは容器を送るだけで検査が受けられます。ほんの少量の唾液を出すだけなので採血のような痛みも伴わず、体への負担がない手軽な検査です。忙しい方や病院での検査に抵抗がある方でも、自宅で好きなときに試せるというメリットがあります。ぜひピロリ菌除菌後の定期チェックやセルフケアの第一歩として「サリバチェッカー」を活用し、胃がんのリスクを継続的に見守ってみてはいかがでしょうか。