家族に複数のがん罹患者がいると、「自分も遺伝してしまうのではないか」と不安に思うことはありませんか。実際、同じ種類のがんが家系内で繰り返し発症したり、若い年齢で発症したりすると、「どのくらいの確率で遺伝するのだろう」と心配になるのは当然のことです。
「予防や早期発見のために何をすればいいのか」「そもそも遺伝性のがんとはどのような仕組みなのか」など、情報が少ないと感じて、対策を始めたくてもなかなか踏み出せない方も多いでしょう。家族にがんの経験があると、本人はもちろん、周囲の家族も気持ちが落ち着かないものです。
そこで本記事では、遺伝性のがんが起こるメカニズムや発症リスク、具体的な疾患の特徴をわかりやすく解説します。「もしかして自分も…」と不安に感じている方は、ぜひ正しい知識を身につけ、早めの対策へつなげるきっかけにしてください。
目次
がんは、喫煙や食事などの生活習慣といった環境要因に加えて、生まれつき備わった遺伝的な体質(遺伝要因)も関係して発症します。
実際、すべてのがんの中で生まれつきの遺伝子の変化が強く関わって起こるものはごく一部(全体の約5〜10%)です。そのように特定の遺伝子に生まれつき変化(変異)があることで、通常よりもがんになりやすい体質になっている場合に発症するがんを「遺伝性腫瘍」と呼びます。
遺伝性腫瘍に見られる特徴として、例えば次のような点が挙げられます。
これらの特徴に当てはまる場合は、がんに遺伝的要因が関与している可能性が考えられます。

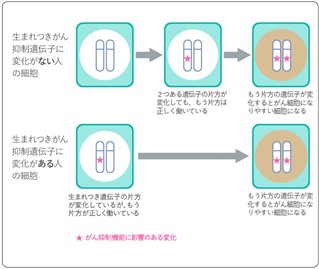
私たちの細胞には、正常な増殖をコントロールするための遺伝子が備わっています。例えば、細胞が異常な増殖をしないようブレーキをかける「がん抑制遺伝子」や、細胞の成長を促すアクセルのような役割を持つ「がん遺伝子」などです。
通常はこれらの遺伝子が正しく働くことで、細胞の増殖は適切に抑えられ、がんの発生が防がれています。 しかし、こうした重要な遺伝子のどれかに生まれつき変異(遺伝子の異常)があると、細胞の増殖を制御する力が弱まってしまいます。
人はそれぞれの遺伝子を2つずつ(片方は父親から、もう片方は母親から)受け継いでおり、仮にがん抑制遺伝子の一方に生まれつき変異があっても、もう一方が正常であれば細胞のブレーキ機能は保たれます。しかし、あとから残りの正常な方の遺伝子にも変異が起こって両方が働かなくなると、細胞のブレーキが完全に利かなくなり、その細胞はがん化しやすくなるのが特徴です。
生まれつき遺伝子に変異があるからといって、必ずしも全ての人ががんになるわけではありません。あくまで「がんになりやすい体質」を持っているということであり、実際の発症には喫煙などの生活習慣や加齢といった環境要因も大きく影響すると考えられています。
つまり、遺伝的な要因に環境要因が重なったときにはじめてがんが発症すると言えるのです。

がんには、家族内で遺伝して起こる場合と、遺伝が関係なく発症する場合があります。がんが遺伝する可能性(確率)は、そのがんの種類によって異なり、乳がんや大腸がんの一部には遺伝的な要因が関係するものが知られています。
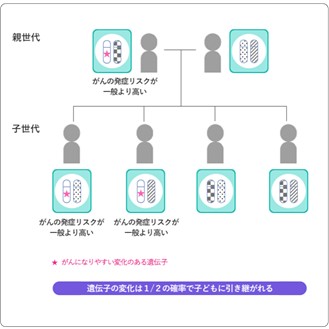
一方で、肺がんなど多くのがんは遺伝よりも環境や生活習慣の影響が大きいとされています。遺伝性のがんの場合、その多くは「常染色体優性遺伝」(じょうせんしょくたい ゆうせい いでん)という形式で受け継がれるのが特徴です。
この形式では、親が持つ遺伝子の変化が子どもに受け継がれる確率は50%(2分の1)です。ただし、この50%という数字は遺伝子の変化を子どもが受け継ぐ確率であり、がんそのものの発症確率とは異なります。言い換えると、たとえ遺伝子の変化を受け継いだとしても、その人が必ずがんを発症するわけではありません。
実際にがんになるかどうかには個人差があり、環境要因や体質などの影響も大きいです。そのため、同じ遺伝子の変化を持つ家族でも、がんを発症する人もいればしない人もいます。また、親と子で発症するがんの種類が異なる場合もあります。 さらに、親が遺伝子の変化を持っていても、一生がんを発症しないこともあります。その場合でも、その遺伝子の変化を受け継いだ子どもががんになることがあります。
逆に、本人ががんを発症していなくても遺伝子の変化を持っていれば、それが子どもに伝わり、次の世代でがんのリスクとなる可能性もあります。
がんが家系に多くみられる場合、その背景には遺伝が関係していることがあります。特定の遺伝子の変化が受け継がれると、ある種類のがんを発症しやすくなることが知られており、検診など早めのケアが大切です。
ここでは、遺伝によりがんの発症率を高める主な疾患について説明します。
血縁者に複数の乳がん患者がいる場合は、家族性乳がんと呼ばれます。特に乳がんの発症に強く関わる遺伝子変異(例:BRCA1/BRCA2)が原因の場合は「遺伝性乳がん卵巣がん症候群(HBOC)」とされます。
遺伝性の乳がんは乳がん全体の5~10%と少ないですが、HBOCの人は乳がんだけでなく卵巣がんも発症しやすい傾向です。遺伝子検査でBRCA遺伝子の変異が確認できれば、定期的な検診や予防的手術などで発症リスクに備えることも可能になります。
家族性大腸腺腫症(FAP)は非常にまれな遺伝性疾患で、大腸に若いうちから多数の腺腫性ポリープ(良性の腫瘍の一種)ができ、年齢とともに100個以上に増える病気です。同じ家系で多発し、放置するとほぼ確実に大腸がんに進行するため、早期の発見と治療が重要です。そのため、若いうちからの定期検査や必要に応じた外科手術による対策が取られます。
なお、原因となる遺伝子(APC)の変異が解明されており、親のどちらかがこの変異を持つ場合、子どもに約50%の確率で遺伝します。
リンチ症候群は遺伝性の大腸がんの一種です。細胞のDNAを修復する遺伝子に生まれつき異常があり、そのためがんが発生しやすいとされています。比較的若い年代で大腸がんを発症しやすいほか、子宮体がん(女性の場合)や胃がんなど他のがんも併発しやすいのが特徴です。
このため、リンチ症候群の家系では複数の臓器に対する定期的ながん検診が推奨されます。なお、この症候群は親から子へ約50%の確率で遺伝することが知られています。
遺伝性網膜芽細胞腫は、幼児期に眼の網膜の細胞から発生する非常にまれながんです。網膜芽細胞腫全体のうち約40%が遺伝性で、親から子へ約50%の確率で遺伝します。片目だけに起こる場合もあれば、両目に生じることもあります。
網膜の細胞のがん抑制遺伝子(RB1)の異常が原因で発症し、親から受け継いだ場合は特に両目に発症しやすい傾向です。白色瞳孔(瞳が白く光って見える症状)として現れることが多く、早期に発見して治療すれば、視力や生命を守れる可能性が高まります。
多発性内分泌腫瘍症は、ホルモンを分泌する臓器(内分泌腺)に複数の腫瘍が生じやすい遺伝性の疾患です。
例えば、副甲状腺や甲状腺、副腎などに良性または悪性の腫瘍ができ、ホルモンの異常分泌やがん化を引き起こすことがあります。
タイプ1(MEN1)とタイプ2(MEN2)に分類され、それぞれ関わる臓器や原因遺伝子が異なりますが、いずれも家系内で発症します。家族歴がある場合は、定期的な検査で経過を観察し、必要に応じて早期に治療を行います。
リー・フラウメニ症候群はTP53遺伝子の変異が原因で起こる非常にまれな遺伝性疾患です。この変異により体の細胞のがん抑制機能が低下し、子どもから大人まで幅広い年齢でさまざまながん(例えば骨や筋肉の腫瘍、乳がん、脳腫瘍、白血病など)を発症しやすくなります。
一つの家系内で異なる種類のがんが若い年代から次々と起こることが特徴です。親がこの遺伝子変異を持つ場合、子どもに約50%の確率で受け継がれるため、家族内で患者が多発します。早期からの経過観察や予防的な対策が検討されます。

遺伝的にがんになりやすい体質の人には、いくつかの共通した特徴があります。主なポイントを以下に紹介します。
家族内で同じ種類のがんや関連するがんが複数発症している場合、遺伝的ながんリスクが疑われます。
例えば、親が膵臓がんの場合、子どもへの遺伝の可能性は5〜10%ほどといわれています。血縁者にがん患者が多い場合は注意が必要です。こうした場合は、専門医による遺伝カウンセリングや定期的ながん検診を検討するとよいでしょう。
なお、詳しい発症リスクや予防策については、関連記事も参考にしてください。
関連記事:父親が膵臓がんだと遺伝する確率は?家族歴がある場合の発症リスクや予防策
一般に、がんは加齢とともに発症しやすくなる病気です。そのため、30〜40代といった通常より若い年代でがんを発症した場合は、遺伝性の要因が関わっている可能性があります。
遺伝性のがん症候群では、同じがんでも平均より若年で発症する例が知られています。医学的には、50歳未満でがんを発症する場合は「若年性がん」とされ、遺伝的素因の関与が指摘されることも少なくありません。
そのような場合には、一度専門の医師に相談し、遺伝的な要因について確認してみることも有用でしょう。
私たちの細胞ががん化するときには、遺伝子に様々な変化(突然変異)が蓄積しているのが通常です。これには、DNAの配列に生じる変異や、遺伝子の数が増減するコピー数異常などが含まれます。
ところが、遺伝的ながんリスクが高い人に生じたがんでは、こうした変化の蓄積が比較的少ないことが特徴です。先天的にがんになりやすい変異を持っているため、追加の異常が少なくてもがんが発生してしまうと考えられています。言い換えれば、遺伝的な要因が強いと、細胞ががん化するために必要な「ハードル」が低くなっているといえるでしょう。
家族にがん罹患者が多く、「自分も遺伝性のリスクが高いのではないか」と心配になる方は少なくありません。実際、がんのうち5〜10%程度は生まれつきの遺伝子変異が関わる「遺伝性腫瘍」であるとされ、若い年代で発症したり、同じ種類のがんが家族内で多発したりするケースが見られます。しかし、「リスクがある=必ずがんを発症する」というわけではなく、生活習慣や加齢といった環境要因も発症に大きく関わる点を理解しておきましょう。
一方で、「がんかもしれない」と疑った場合には、腫瘍マーカーの測定や画像検査、組織検査など、複数の検査を組み合わせることが望ましいとされています。腫瘍マーカー検査は手軽ですが、数値だけで確定診断できるわけではなく、値が高くてもがんが見つからなかったり、反対にがんがあっても値が正常範囲内だったりすることがあるためです。
こうした状況で注目されているのが、自宅で唾液を採取して「がんリスク」をチェックできるサリバチェッカーです。慶應義塾大学先端生命科学研究所の研究成果に基づいて開発され、唾液中の代謝物を超高感度分析装置とAI解析で評価することで、特定のがんリスクを推定します。あくまで「がんの可能性を早期に知る」ための検査ではありますが、もしリスクが高い結果が出れば、より精密な検査を受けるきっかけとなり、早期発見につなげることができます。
家族歴がある方や、遺伝的ながんリスクが気になる方は、まずは手軽にサリバチェッカーを活用してみるのも一つの方法です。その上で、必要に応じて腫瘍マーカー検査や画像検査など、複数の検査を組み合わせ、専門医の診断を受けることで、将来の不安を軽減しながら適切なケアを行いましょう。